Операция при переломе луча в типичном месте
Перелом лучевой кости в нижней трети - одна из самых частых травм в структуре переломов костей скелета. Во многих случаях данный вид травмы лечится консервативно в гипсовой повязке, с неудовлетворительными результатами, формированием грубого посттравматического артроза, деформации, и длительного реабилитационного периода, который продолжается до года и более. Во многом это обусловлено трудностями первичной диагностики, когда из-за недостаточно ясной рентгенологической картины, доктор склонен неправильно оценивать тяжесть перелома.
Перелом лучевой кости, оперировать или не оперировать? Такой вопрос часто встаёт перед травматологом-ортопедом. Существуют разные подходы к лечению этого вида травмы. Тактика очень сильно отличается в зависимости от лечебного учреждения, в которое вы обратились и от того, к какому врачу вы попали.
Так при одинаковом морфологическом типе перелома, например внутрисуставном переломе с дефектом тыльного кортекса (23 – С2 по классификации международной ассоциации остеосинтеза) вы можете получить совершенно различное лечение. Так в деревенском травм-пункте вам наложат гипс на 3 недели, в региональной больнице могут положить дистракционный аппарат из двух полуколец, а в столичной клинике более вероятно предложат открытую репозицию и остеосинтез пластиной.
Ниже представим клинический пример различных подходов к лечению данной патологии. Отследим, каким образом исходно одинаковые типы переломов ведут себя в гипсе и после накостного остеосинтеза.
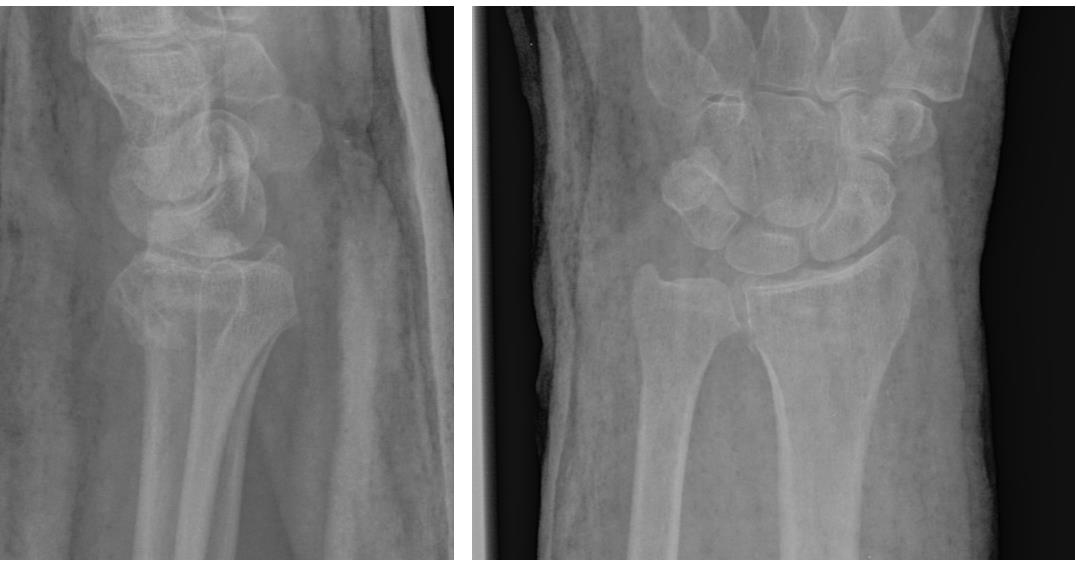
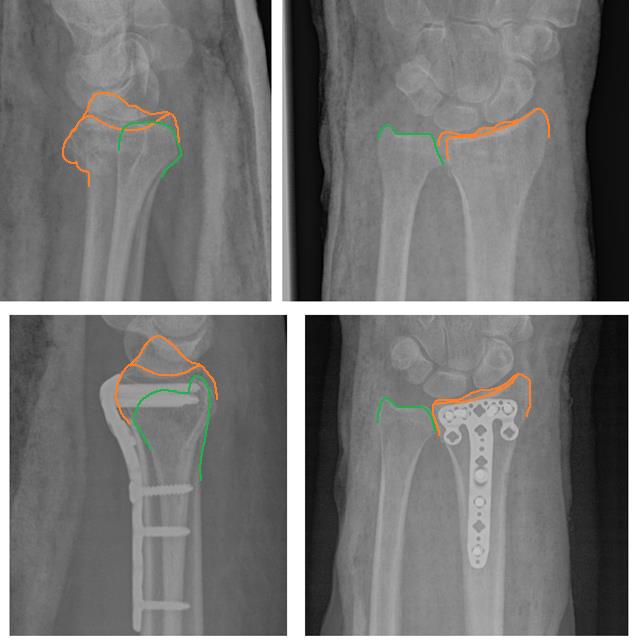
На представленной рентгенограмме не тренированный глаз может вообще не увидеть перелома, хотя врач травматолог и квалифицированный рентгенолог заметят насколько «просела» суставная поверхность лучевой кости, и отметят, что она развёрнута в тыльную сторону на 10 градусов (в норме она должна смотреть в ладонную сторону). Если присмотреться повнимательнее становятся видны линии перелома.
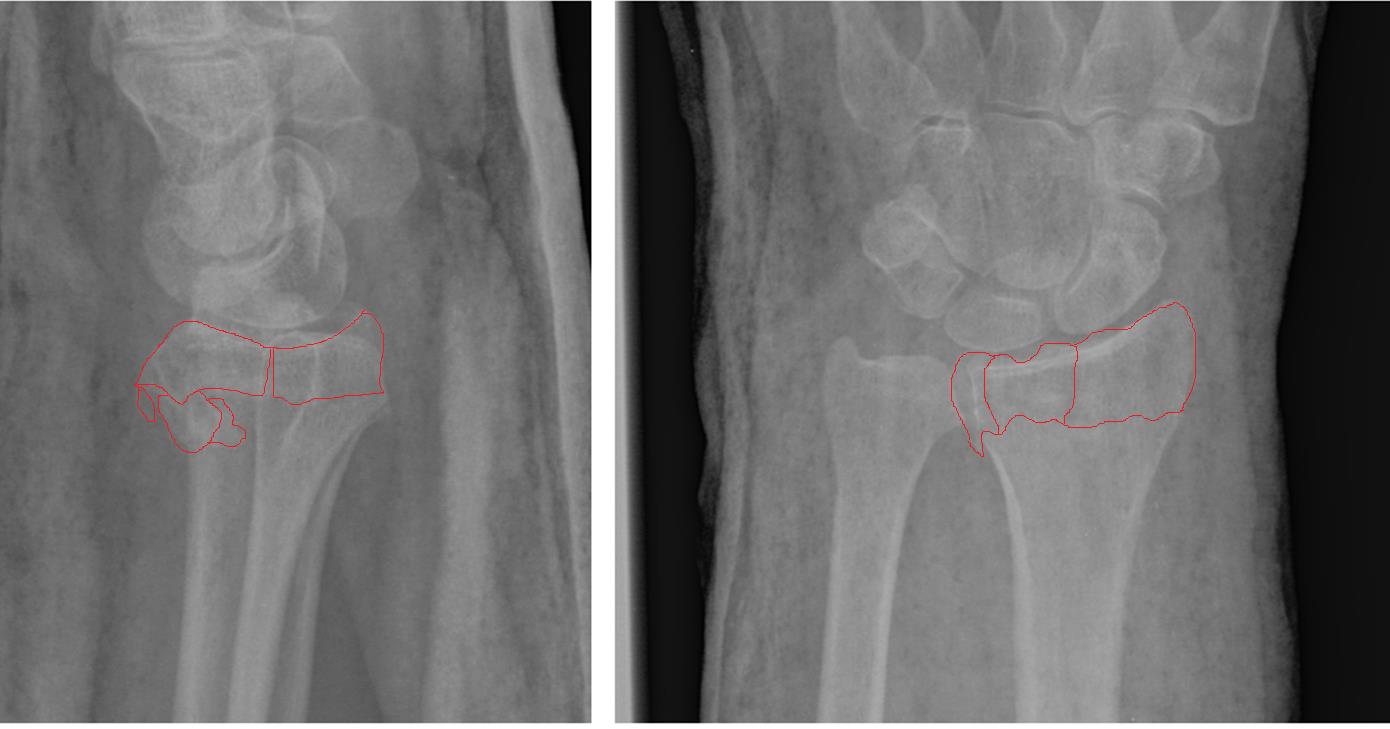
Намного более отчётливо степень нестабильности этих костных фрагментов видна под ЭОП-ом при выполнении функциональных проб. При тыльном сгибании определяется значительное количество мелких фрагментов тыльной кортикальной пластинки и внутрисуставной, оскольчатый характер перелома.
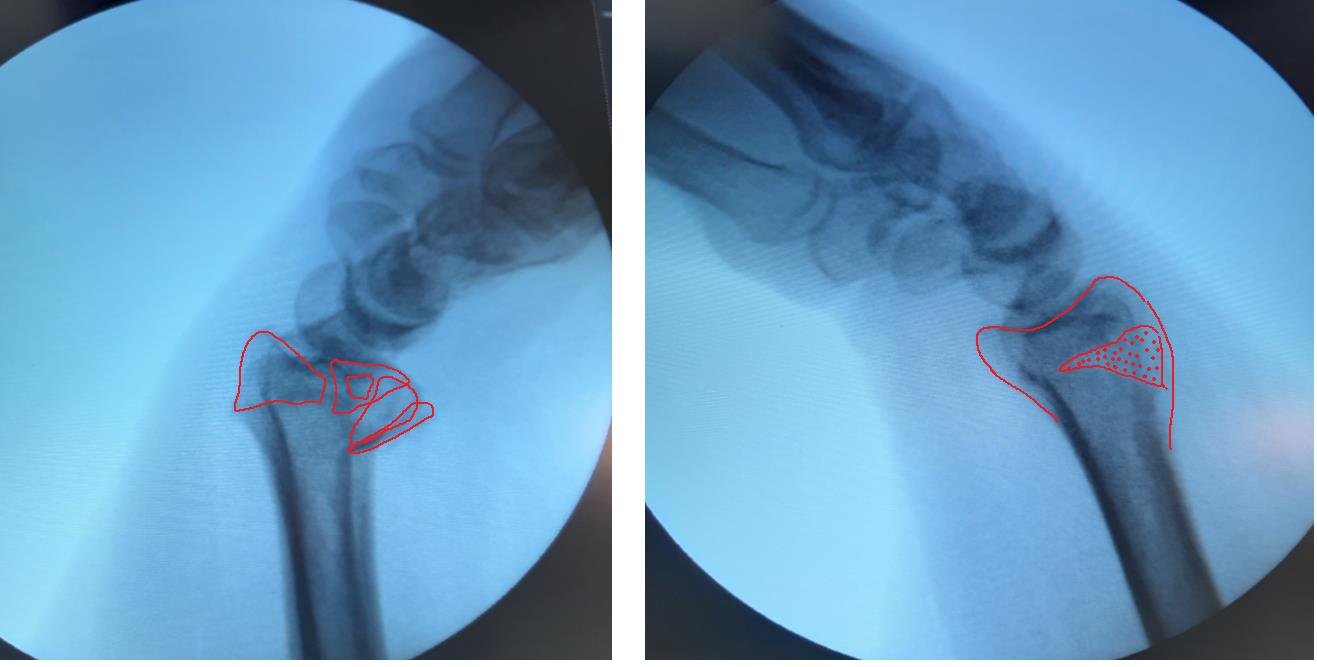
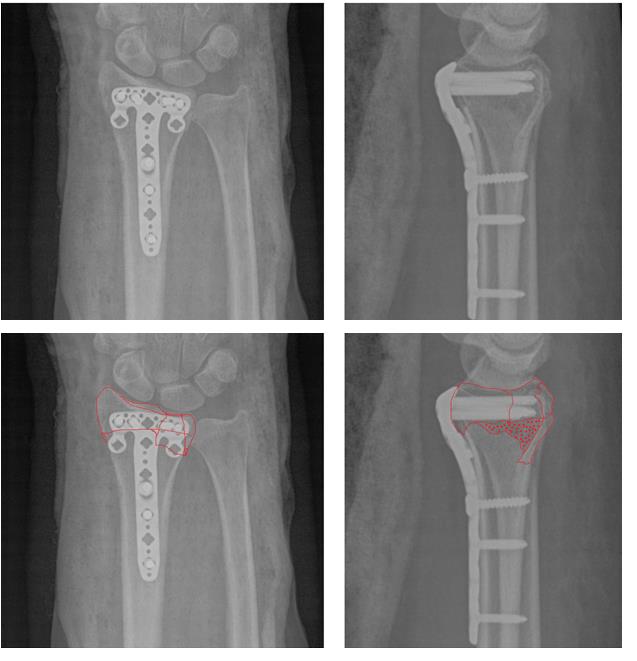
В такой ситуации лечение консервативным способом, гипсовой повязкой, не может дать надёжного результата. При оскольчатом характере перелома с дефектом тыльной кортикальной пластинки у дистального метаэпифиза просто нет надёжной опоры, и в итоге происходит усугубление смещения, суставная поверхность ещё больше наклоняется в тыльную сторону.
Несмотря на это многие травматологи продолжают лечить такие переломы методом гипсовой иммобилизации. В конечном итоге перелом срастается с грубым смещением, суставная поверхность оказывается развёрнута в тыльную и лучевую сторону.
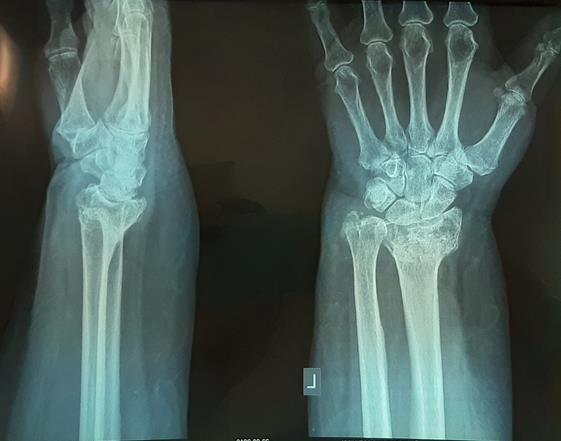
Формируется грубый артроз лучезапястного сустава. Клинически это проявляется визуально деформацией в области лучезапястного сустава, ограничением амплитуды движений, болью при физической нагрузке.
По этой причине в нашей клинике мы предпочитаем лечить такие типы переломов оперативно. Для фиксации данного типа повреждений предпочтительно использовать пластины с угловой стабильностью с дистальным расположением винтов, которые можно ввести субхондрально, ближе к суставной поверхности. В своей практике мы используем пластины фирмы Synthes - 2.4mm Variable Angle LCP® Volar Rim Distal Radius System.
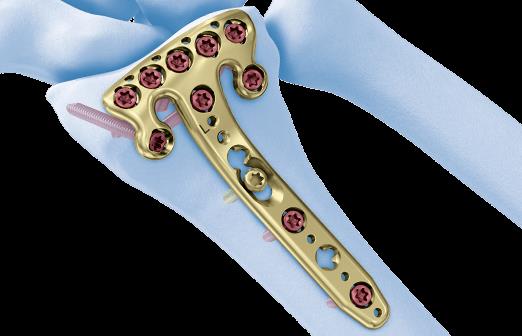
Такой тип фиксации позволяет добиться стабилизации перелома, отказаться от гипсовой иммобилизации и начать раннюю разработку движений в лучезапястном суставе, что в конечном счёте приводит к отличным функциональным результатам. Оперативное вмешательство целесообразно проводить непосредственно в день травмы, до нарастания отёка, оптимально – в первые 6 часов после травмы.
Остеосинтез позволяет восстановить нормальную анатомию, утраченную при травме. Благодаря этому возможно правильное распределение нагрузки, и восстановление полного, безболезненного объёма движений. Риски хирургии минимальные, при должном знании анатомии повреждение сосудисто-нервных пучков, срединного и лучевого нерва. Практически исключено. Не стоит использовать слишком длинные винты. Так как они будут раздражать сухожилия на тыльной поверхности лучезапястного сустава и нижней трети предплечья. Для уменьшения риска КРБС, формирования синдрома карпального канала, следует бережно обращаться с тканями, использовать вакуумные дренажи, назначать в послеоперационном периоде препараты аскорбиновой кислоты.
Конечно консервативный метод всё равно имеет право на существование, так как во первых он дёшев, во вторых не требует от врача особой квалификации, в третьих лишён рисков, связанных с самой хирургией. Для пациентов с низкими функциональными запросами (пожилой, малоактивный, «домашний» пациент, с букетом сопутсвующих болячек) он иногда является методом выбора ввиду высоких анестезиологических рисков и низкого уровня ожиданий пациента.
Вы можете ознакомиться с другими статьями по данной теме по этой ссылке